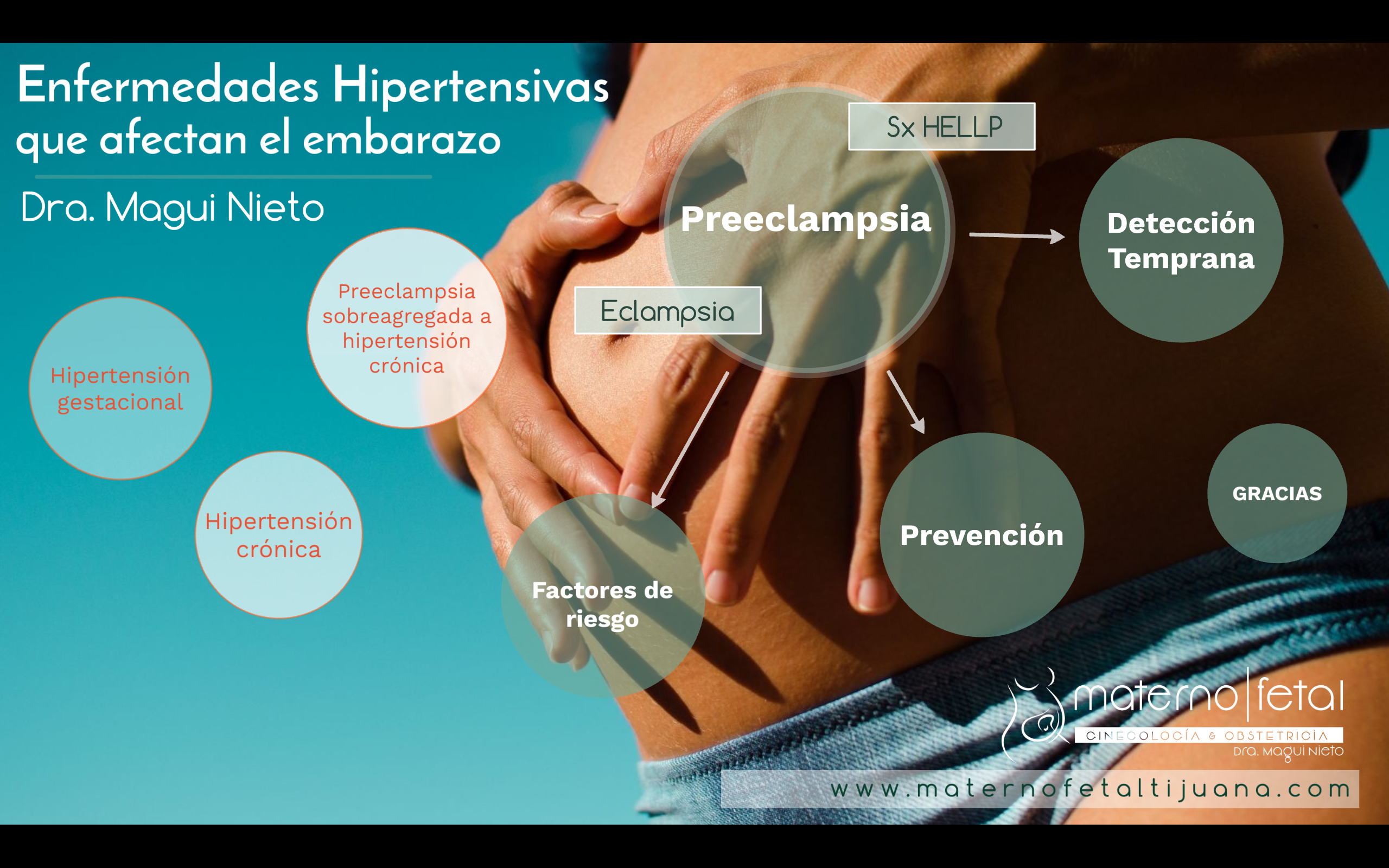
VII CURSO DE ACTUALIZACION EN GINECOLOGÍA Y OBSTETRICIA 2018
Video con el contenido de la Estudios de tamizaje de aneuploidías realizado en Tijuana Baja California, septiembre 2018
Toda mujer tiene cierto riego de tener un hijo con un defecto cromosómico
Si tu estas embarazada, realízate las pruebas necesarias! cuida tu cuerpo y el de tu bebé.
Omega DHA durante el embarazo, ¿Necesidad o Moda?

Los omega-3 son conocidos por traer beneficios cardiovasculares, como tratamiento para el colesterol alto. Durante el embarazo y la lactancia nos interesa uno de ellos, el DHA (ácido docosahexaenoico). A pesar de que el organismo lo puede sintetizar, lo hace poco eficiente, por lo que es necesaria su obtención mediante la inclusión en la dieta o complementos alimenticios.
El omega DHA durante el embarazo
Las necesidades de DHA en el embarazo aumenta debido a las demandas adicionales del feto y de la placenta. El ácido docosahexaenoico facilita un buen desarrollo de la gestación mediante un efecto protector sobre la placenta, que disminuye el riesgo de preeclampsia, y favorece la consecución de un embarazo a término y de un peso correcto del recién nacido.
Ya en 1985, un estudio observacional establecía la relación positiva entre el consumo de aceite de pescado durante el embarazo y el peso de los neonatos. El consumo de DHA se ha relacionado, además, con una disminución del riesgo de depresión postparto.
DHA en el desarrollo infantil y capacidades cognitivas
Una ingesta adecuada de DHA tiene una influencia directa sobre el desarrollo cerebral y las futuras capacidades cognitivas del niño, como expresión verbal, capacidad motora y memoria, así como sobre las funciones visuales del recién nacido.
El feto necesita DHA durante todo el embarazo, principalmente en el tercer trimestre, cuando el desarrollo neuronal, ocular y del sistema nervioso es más importante, y durante el período de lactancia. Esto se entiende porque el DHA está presente en la membrana de todas las células, pero especialmente en las cerebrales y de la retina, representando hasta un 40% y 60%,respectivamente, de estos ácidos grasos omega-3 presentes en ellas. De hecho, el tejido visual deriva del sistema nervioso y ambos poseen gran capacidad para captar DHA que atiende a una elevada necesidad por este nutriente. La presencia del ácido docosahexaenoico es fundamental para que estas membranas funcionen correctamente, permitiendo mayor flexibilidad y un flujo e intercambio adecuado de sustancias a través de ella.
Además, es en el tercer trimestre de la gestación cuando se produce una maduración rápida de los fotoreceptores de la retina, y el DHA es imprescindible para su supervivencia, evitando su muerte anticipada. Es también importante para su función, ya que es necesario para la correcta actividad de la rodopsina, proteína implicada en la visión y ubicada en estos fotorecepotres, que conlleva a un incremento de la sensibilidad a la luz, y por tanto a una correcta agudeza visual.
¿Cuáles son los alimentos con alto contenido en DHA?
Hay una amplia variedad de alimentos que lo contienen, no solo el pescado azul como muchos creemos, incluso hay frutas y verduras que lo contienen, aquí una lista de algunos de ellos.
- Pescado azul
- Atún
- Salmón
- Caballa
- Sardina
- Arenque
- Mariscos
- Langosta
- Cangrejo
- Aceite de hígado de bacalao
- Algas
- Frutos secos
- Nuez
- Almendras
- Huevo
- Semillas
- Chía
- Lino
- Cáñamo
- Vegetales y frutas:
- Lechuga
- Coles de bruselas
- Fresas
- Melón
- Kiwi.
¿PUEDO CARGAR A MI BEBÉ DURANTE EL EMBARAZO?
¿Puedo cargar a mi bebé o cosas pesadas durante el embarazo?
La respuesta es un tanto relativa, ya que depende de tus hábitos, por lo tanto, si previo a tu embarazo ya mantenías una rutina de ejercicios o cargabas a tu bebé, tus músculos ya están fortalecidos para recibir cierto peso. De modo que si tu embarazo va totalmente saludable, y estás acostumbrada a hacer ejercicio lo puedes seguir haciendo sin extralimitarte.
Al contrario de las mujeres que al embarazarse no tenían una rutina previa o no están acostumbradas a levantar cierto peso, y/o llevan un embarazo complicado, con alguna patología que pudiera ocasionarle un sangrado, de ninguna manera es recomendable realizar ejercicios o situaciones que pongan en riesgo su salud ni la de el bebé.
Si es tu caso y llevas un embarazo de alto riesgo, lo más recomendable es atender a todas las indicaciones de tu médico ginecólogo que de la mano de un Médico Materno Fetal puedan llevar a término tu embarazo en las mejores condiciones para ti y tu bebé.
#amorquecrece #maternofetaltijuana #ultrasonidodealtaespecialidad#embarazodealtoriesgo
VITAMINAS PRENATALES